Cas clinique #46 : Prise en charge d’un arrêt cardiaque réfractaire
Un samedi en début d’après-midi, un patient de 49 ans appelle le SAMU pour une douleur thoracique survenue à son domicile. Le patient est fumeur, sans antécédent personnel connu, ni autre facteur de risque cardio-vasculaire en dehors d’une hérédité coronarienne (père coronarien ponté).
Texte : Dr Alice Hutin
La douleur constrictive irradiant dans la mâchoire évolue depuis plusieurs jours de façon fluctuante, durant une dizaine de minutes puis cédant spontanément. A l’arrivée du SMUR, à 13h10, le patient n’a plus mal, les paramètres vitaux sont rassurants. Quelques minutes plus tard, pendant l’examen, la douleur récidive. L’ECG révèle un syndrome coronarien aigu avec sus-décalage du segment ST dans le territoire inférieur. Le patient est immédiatement perfusé, et prémédiqué en vue du transfert rapide en salle de coronarographie. A 13h27, pendant que le médecin explique la prise en charge au patient, celui-ci présente une perte de connaissance brutale liée à un arrêt cardiaque (AC) par fibrillation ventriculaire (FV). La réanimation cardio-pulmonaire (RCP) est immédiatement débutée (no-flow nul) : massage cardiaque externe, ventilation au masque puis intubation oro-trachéale, délivrance de chocs électriques externes (CEE) et administration des médicaments indiqués. Selon la procédure habituelle, le médecin sur les lieux prévient immédiatement la régulation du SAMU et l’équipe ECPR (extracorporeal cardiopulmonary resuscitation) spécialisée dans la prise en charge des AC réfractaires est alertée. Malgré plus de 20 minutes de réanimation spécialisée avec 10 CEE, 5 mg d’adrénaline, 300 mg d’amiodarone, il n’y a pas de reprise d’activité cardiaque spontanée (RACS). A l’arrivée de l’équipe ECPR à 13h54, le patient est toujours en FV avec des signes de vie per réanimation (mouvements respiratoires spontanés, pupilles en myosis). Il est alors décidé selon le protocole de soin en vigueur de mettre en place l’ECPR (assistance circulatoire artério-veineuse) sur les lieux de l’intervention. Le MCE manuel est remplacé par le MCE automatisé. La mise en place débute à 14h06 et la pompe est activée à 14h23. Le MCE est alors arrêté puisque la machine d’ECPR fait circuler le sang oxygéné à un débit suffisant (supérieur à celui délivré par le MCE). Le patient peut alors être transporté à l’hôpital. En raison de difficultés d’extraction par la cage d’escalier, il est évacué par la fenêtre en position horizontale à l’aide d’un bras élévateur. La FV persiste et nécessite 5 CEE supplémentaires. A l’arrivée en salle de coronarographie, le patient a repris une activité cardiaque spontanée. Il est stable sur le plan hémodynamique sous assistance circulatoire. La coronarographie confirme l’origine coronarienne de l’arrêt cardiaque en rapport avec une occlusion de la coronaire droite. Le patient bénéficie d’une angioplastie avec mise en place d’un stent actif. Il est ensuite admis en réanimation médicale pour suite de la prise en charge. L’évolution est ensuite rapidement favorable avec le sevrage en catécholamines à J1, le retrait de l’assistance circulatoire à J3 puis le réveil et l’extubation à J4. Il ne présente aucune séquelle neurologique. Il est transféré à J8 en unité de soins intensifs de cardiologie, puis à J17 dans un service de réadaptation cardiaque pour de la rééducation. Un mois après la survenue de son arrêt cardiaque, le patient est de retour à domicile et six mois après il a pu reprendre son travail.
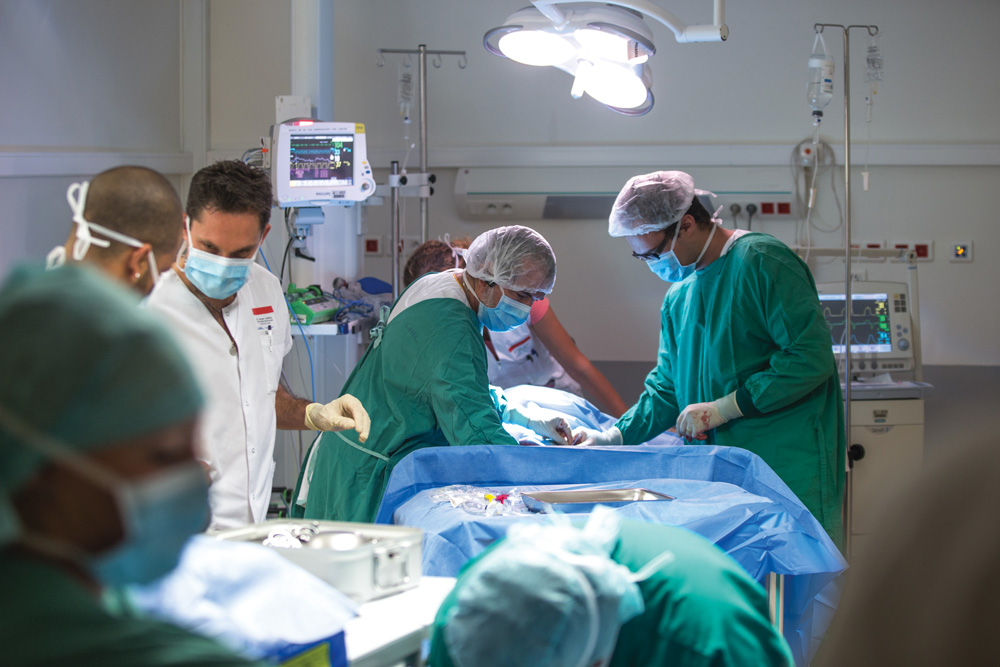
Pose d’ECMO au sein des urgences d’un service hospitalier.
Discussion du cas clinique
Ce cas clinique représente le cas idéal du patient éligible à l’ECPR : patient faisant un AC de cause curable, devant les secours. La RCP débutée immédiatement et la procédure de soin préétablie permettent une prise en charge optimale avec un no flow nul et un low flow de 56 minutes. Plusieurs études internationales ont en effet montré que l’objectif dans les cas similaires était la mise en place de l’ECPR dans les 60 minutes suivant l’arrêt cardiaque. L’ECPR nécessite la mise en place de canules au niveau fémoral, par voie chirurgicale ou percutanée. Ce type d’assistance permet de pallier aux défaillances circulatoire et respiratoire de l’AC grâce à la pompe qui fait circuler le sang à travers le circuit, et une membrane d’oxygénation (ECMO) qui oxygène le sang et élimine le CO2. Sa mise en place, surtout en pré-hospitalier, nécessite des procédures préétablies (en régulation et sur le terrain) et une prise en charge multidisciplinaire anticipée avec la coopération de nombreux intervenants (SAMU/SMUR, pompiers, police, services spécialisés hospitaliers).
En cas d’arrêt cardiaque réfractaire
Ce qu’il faut faire
Optimiser la RCP dès les premières phases de la prise en charge
Avoir des protocoles et des filières de soins préétablis pour la prise en charge des arrêts cardiaques réfractaires en fonction des possibilités locales.
Ce qu’il ne faut pas faire
Eliminer le syndrome coronarien aigu chez un patient ayant des douleurs intermittentes
Sous-estimer les complications des syndromes coronariens aigus
Attendre 30 min de RCP sans RACS pour demander l’activation de la filière ECPR (intra ou extrahospitalière) auprès de la régulation du SAMU : anticiper +++
Dr Alice Hutin
Médecin urgentiste de formation, le Dr Alice Hutin travaille au SAMU de Paris – SMUR Necker depuis 2015 comme médecin transporteur et régulateur. Membre de l’équipe ECMO du SAMU, spécialisée dans la prise en charge des arrêts cardiaques réfractaires avec mise en place de la circulation extracorporelle en pré et intra-hospitalier, elle participe également à la recherche clinique et expérimentale sur l’arrêt cardiaque.